Dentista Moderno, Italy – Octobre 2016 – Suivi deux ans post-op pour vérifier l’état des tissus péri-implantaires et la stabilité osseuse d’un certain nombre de cas avec insertion post-extraction immédiate d’un système d’implant osseux récemment développé
Dentista Moderno, Italy • Octobre 2016
Suivi deux ans post-op pour vérifier l’état des tissus péri-implantaires et la stabilité osseuse d’un certain nombre de cas avec insertion post-extraction immédiate d’un système d’implant osseux récemment développé
Hôpital universitaire Jonas Lorenz de Francfort · Département de chirurgie buccale, maxillo-faciale et plastique, Henriette Lerner HL DENTCLINIC, Robert A. Sader Goethe-Universität Frankfurt am Main · Centre de stomatologie
et Shahram Ghanaati Goethe University of Frankfurt/Main; Universitätsmedizin der Johannes Gutenberg-Universität Mainz · Département de chirurgie plastique buccale, craniomaxillofaciale et faciale; Institut de pathologie
Introduction
Les implants dentaires sont devenus fiables et prévisibles en dentisterie pour remplacer la dent et la prothèse en cas d’édentement. Par conséquent, la santé bucco-dentaire, la forme, le fonctionnement, la mastication, l’articulation et l’esthétique de l’appareil stomatognathique peuvent être restaurés avec un taux de réussite pluriannuel de plus de 90% dans le cas d’implants posés sur des patients complètement ou partiellement édentés.
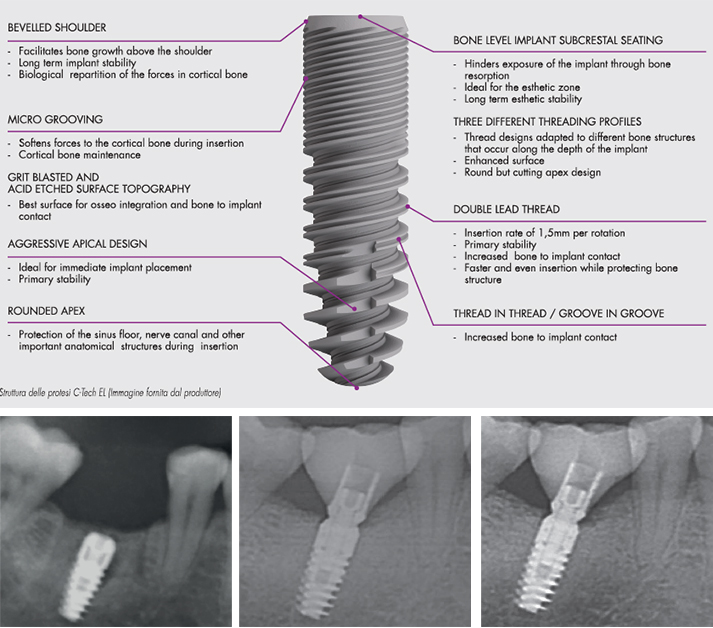
Pour garantir le succès d’un implant à long terme, il est nécessaire de répondre à certaines exigences techniques spécifiques. Un facteur supplémentaire essentiel pour la stabilité à long terme des tissus osseux péri-implantaire et garantir un implant esthétique et fonctionnel est la stabilité de la connexion implant-pilier. Car il est inévitable qu’un espace ou un micro-espace soit créé entre l’implant et le pilier. Néanmoins, ce micro-espace sera d’autant plus réduit si la conception de l’implant est dotéé d’un cone Morse et d’une platform switching tendant à transférer le micro-espace à l’avant de l’axe de l’implant et réduire les micro-mouvements. Par conséquent, le pompage du liquide sulculaire et la perte osseuse crestale peuvent être réduits même lorsque l’implant est inséré sous la crête (sous-crestal).
Le but de la série de cas présentés est de décrire, deux ans post-op, les résultats cliniques et radiologiques de 50 implants morses sablés mordancés mis en charge immédiate.
Au cours de la période d’observation qui a duré en moyenne deux ans, aucun des implants n’a présenté d’échec ou d’infection aiguë ou péri-implantaire. Tous les implants avaient une quantité suffisante de tissus mous péri-implantaires kératinisés, des profondeurs de sondage réduites (2,25 mm en moyenne) et une bonne BOP (34%). Après deux ans, le niveau osseux péri-implantaire était stable et une perte osseuse moyenne de 0,83 mm.
Avec une période d’observation de deux ans, il a été démontré que la mise en charge immédiate d’implants cone morses à surface rugueuse préservait l’état des tissus péri-implantaires mous et durs. Les paramètres analysés sont identiques ou meilleurs que certaines études publiées dans la littérature internationale.
References
1. Albrektsson, I; Dahl, E.; Enbom, L; Engevall, S.; Engquist, B.; Eriksson, A. R. et al. (1988): Osseointegrated oral implants. A Swedish multicenter study of 8139 consecutively inserted Nobelpharma implants. In: J. Periodontal 59 (5):287-296.
2. Spiekermann, H.; Jansen, V. K.; Richter, E. J. (1995): A 10-year follow-up study of IMZ and TPS implants in the edentulous mandible using bar-retained overdentures. In: Int J Oral Maxillofac Implants 10 (2):231 -243.
3. Nevins, M.; Longer, B. (1993): The successful application of osseointegrated implants to the posterior jaw: a long-term retrospective study. In: Int J Oral Maxillofac Implants 8 (4):428-432.
4. Henry, P. J.; Laney, W. R.; Jemt, T.; Harris, D.; Krogh, P. H.; Polizzi, G. et al. (1996): Osseointegrated implants for single-tooth replacement: a prospective 5-year multicenter study. In: Int J Oral Maxillofac Implants 11 (4):450-455.
5. Schmitt, A.; Zarb, G. A. (1993): The longitudinal clinical effectiveness of osseointegrated dental implants for single-tooth replacement. In: Int J Prosthodont 6 (2):197-202.
6. Fugazzotto, P. A.; Gulbransen, H. J.; Wheeler S. L.; Lindsay, J. A. (1993): The use of IMZ osseointegrated implants in partially and completely edentulous patients: success and failure rates of 2,023 implant cylinders up to 60+ months in function. In: Int J Oral Maxillofac Implants 8 (6):617-621.
7. Misch, C. E. (1990): Density of bone: effect on treatment plans, surgical approach, healing, and progressive boen loading. In: Int J Oral Impiantai 6 (2):23-31.
8. Albrektsson, T.; Lekholm, U. (1989): Osseointegration: current state of the art. In: Dent. Clin. North Am 33 (4):537-554.
9. Misch, C. E. (1999): Implant design considerations for the posterior regions of the mouth. In: Implant Dent 8 (4):376-386.
10. Binon, P. P. (2000): Implants and components: entering the new millennium. In: Int J Oral Maxillofac Implants 15 (1):76-94.
11. Trisi, R; Rao, W; Rebaudi, A. (1999): A histometric comparison of smooth and rough titanium implants in human low-density jawbone. In: Int J Oral Maxillofac Implants 14 (5):689-698.
12. Steigenga, Jennifer T.; al-Shammari, Khalaf R; Nociti, Francisco H.; Misch, Carl E.; Wang, Horn-Lay (2003): Dental implant design and its relationship to long-term implant success. In: Implant Dent 12 (4):306-317.
13. Niznick, G. (2000): Achieving Osseointegration in soft bone: The search for improved results. In: Oral Health, 2000;90:27-32.
14. O’Sullivan, D.; Sennerby, L; Meredith, N. (2000): Measurements comparing the initial stability of five designs of dental implants: a human cadaver study. In: Clin Implant Dent Relat Res 2 (2):85-92.
15. Sykaras, N.; Iacopino, A. M.; Marker, V. A.; Triplett, R. G.; Woody, R. D. (2000): Implant materials, designs, and surface topographies: their effect on osseointegration. A literature review. In: Int J Oral Maxillofac Implants 15 (5):675-690.
16. Canullo, Luigi; Penarrocha-Oltra, David; Soldini, Claudio; Mazzocco, Fabio; Penarrocha, Maria; Covani, Ugo (2015): Microbiological assessment of the implant-abutment interface in different connections: cross-sectional study after 5 years of functional loading. In: Clin Oral Implants Res 26 (4):426-434
17. Pozzi, Alessandro; Tallarico, Marco; Moy. Peter K. (2014): Three-year post-loading results of a randomised, controlled, split-mouth trial comparing implants with different prosthetic interfaces and design in partially posterior edentulous mandibles. In: Eur J Oral Impiantai 7 (1):47-61.
18. Ghanaati, Shahram; Lorenz, Jonas; Obreja, Karina; Choukroun, Joseph; Landes, Constantin; Sader, Robert A. (2014): Nanocrystalline hydroxyapatite-based material already contributes to implant stability after 3 months: a clinical and radiologic 3-year follow-up investigation. In: J Oral Impiantai 40 (1):103-109.
19. Ghanaati, Shahram; Barbeck, Mike; Lorenz, Jonas; Stuebinger, Stefan; Seitz, Oliver; Landes, Constantin et al. (2013): Synthetic bone substitute material comparable with xenogeneic material for bone tissue regeneration in oral cancer patients: First and preliminary histological, histomorphometrical and clinical results. In: Ann Maxillofac Sura 3 (2):126-138.
20. Sailer, I; Zembic, A; Jung, R; Siegenthaler, D; Holderegger, C; Hàmmerle, C. (2009): Randomized controlled clinical trial or customized zirconio and titanium implant abutments for canine and posterior single-tooth implant reconstructions: preliminary results at 1 year of function. In: Clinical Oral Implants Research; 20:219-225.
21. Bràgger, U; Burgin, W; Hàmmerle, C; Lang N. (1997): Associations between clinical parameters assessed around implants and teeth. In: Clinical Oral Implants Research; 8:412-421.
22. Tavarez, Rudys Rodolfo Jesus de; Calixto, Amanda Martins; Maia Filho, Etevaldo Matos; Bandeca, Matheus Coelho; Firoozmand, Leily Macedo; Gomes, Mario Gilson Nina; Malheiros, Adriana Santos (2014): Atraumatic extraction, implant placement and immediate provisionalization. In: J Contemp Dent Pract 15 (4):513-517.
23. Rieder, Dominik; Eggert, Jochen; Krafft, Tim; Weber, Hans-Peter; Wichmann, Manfred G.; Heckmann, Siegfried M. (2014): Impact of placement and restoration timing on single-implant esthetic outcome – a randomized clinical trial. In: Clin Oral Implants Res.
24. Romanos, Georgios E.; Aydin, Erhan; Locher, Kathrin; Nentwig, Georg-Hubertus (2014): Immediate vs. delayed loading in the posterior mandible: a split-mouth study with up to 15 years of follow-up. In: Clin Oral Implants Res.
25. Berberi, Antoine; Tehini, Georges; Rifai, Khaldoun; Bou Nasser Eddine, Farah; El Zein, Nabil; Badran, Bassam; Akl, Haidar (2014): In vitro evaluation of leakage at implant-abutment connection of three implant systems having the same prosthetic interface using rhodamine B. In: Int J Dent 2014:351263.





