Prothèse dentaire fixe à courte portée sur piliers omni dans l’arc maxillaire
Dr. Catarina G. Rodrigues, DDS, MSc – Dr. Manuel D. Marques, DDS
Une femme de 67 ans s’est présentée dans un cabinet privé en se plaignant d’inconfort lors de la mastication, de mobilité dentaire et d’insatisfaction quant à l’apparence de son sourire. L’examen intra-oral et radiographique a révélé des arcades partiellement édentées, plusieurs récessions gingivales et des lésions carieuses. De plus, une augmentation osseuse antérieurement échouée dans le deuxième quadrant était perceptible par les cicatrices sur le palais (Fig.1). Les photographies extra-orales ont révélé une esthétique très compromise (Fig.2). La radiographie panoramique initiale a confirmé une perte d’attache significative dans la plupart de ses dents, particulièrement sévère sur les dents supérieures (Fig.3).
Après un diagnostic complet, il a été décidé d’extraire toutes les dents supérieures et les dents désespérées de l’arcade inférieure. Les dents restantes ont été maintenues et traitées par débridement mécanique non chirurgical. Ensuite, pour l’arcade supérieure, il a été prévu de placer 7 implants dentaires, des piliers OMNI et une prothèse fixe complète en zircone. Une charge immédiate a également été prévue pour ce cas. Quant à l’arcade inférieure, un traitement orthodontique à court terme avec des aligneurs invisibles a été planifié pour améliorer la position des dents, le placement de deux implants pour remplacer les dents 44 et 45, et des couronnes sur les dents incisives (Fig.4).
Afin de réaliser une planification pré-chirurgicale appropriée du cas, les enregistrements initiaux du patient ont été obtenus : photographies intra et extra-orales, empreintes numériques et CBCT. Un design de sourire numérique en 2D guidé par le visage a été réalisé pour aider à la planification de la position et de la dimension des dents pour la future prothèse provisoire (Fig.5,6).
Ensuite, en utilisant un logiciel CAD 3D spécifique, un wax-up diagnostique numérique a été généré et imprimé en 3D. Un index en silicone a été obtenu à partir du modèle imprimé en 3D et rempli de résine bis-acrylique pour produire des restaurations d’essai et évaluer la planification du sourire en 2D dans la bouche du patient (Fig.7-9).
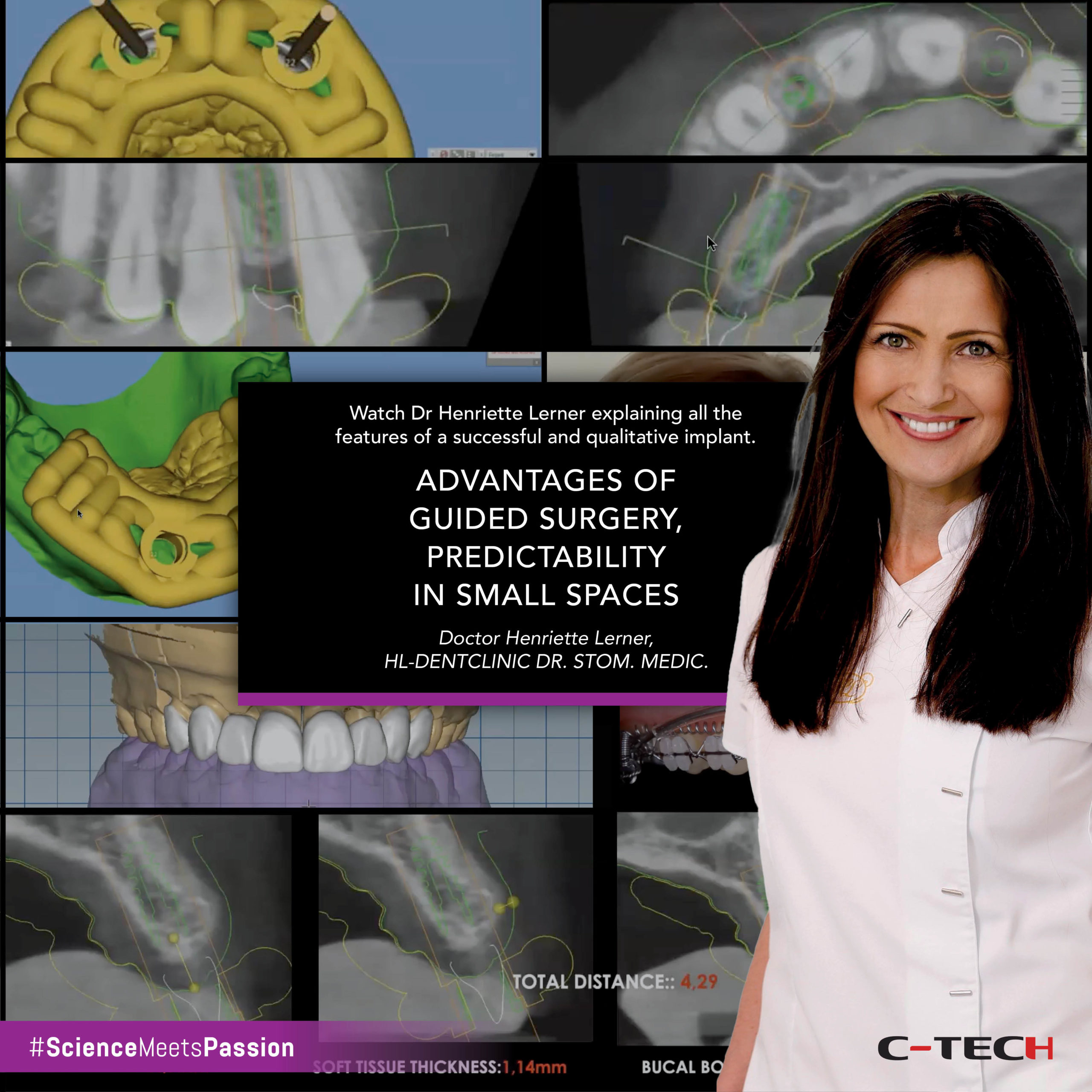
L’essai approuvé a ensuite été scanné et superposé avec le scan intra-oral préopératoire et la CBCT pour planifier numériquement la chirurgie implantaire (Fig.10-12).
Une fois les futures positions des implants définies, elles ont été traduites dans la conception du guide chirurgical (Fig.13). La prothèse provisoire a également été conçue et fraisée à partir d’un disque PMMA avant la chirurgie, selon le mock-up précédemment approuvé (Fig.14).
La procédure chirurgicale a commencé par les extractions des dents maxillaires désespérées, très soigneusement, pour préserver autant que possible les tissus durs et mous (Fig.15).

Dans une vue occlusale après les extractions, il est visible que les alvéoles post-extraction ont été bien préservées. De plus, les molaires ont été laissées temporairement pour donner plus de stabilité au guide chirurgical (Fig.16).
Ensuite, le guide chirurgical a été placé et les sites des implants ont été préparés à travers le guide selon un protocole de forage spécifique, en utilisant le kit de chirurgie guidée C-Tech, suivi du placement des implants (Fig.17-19).

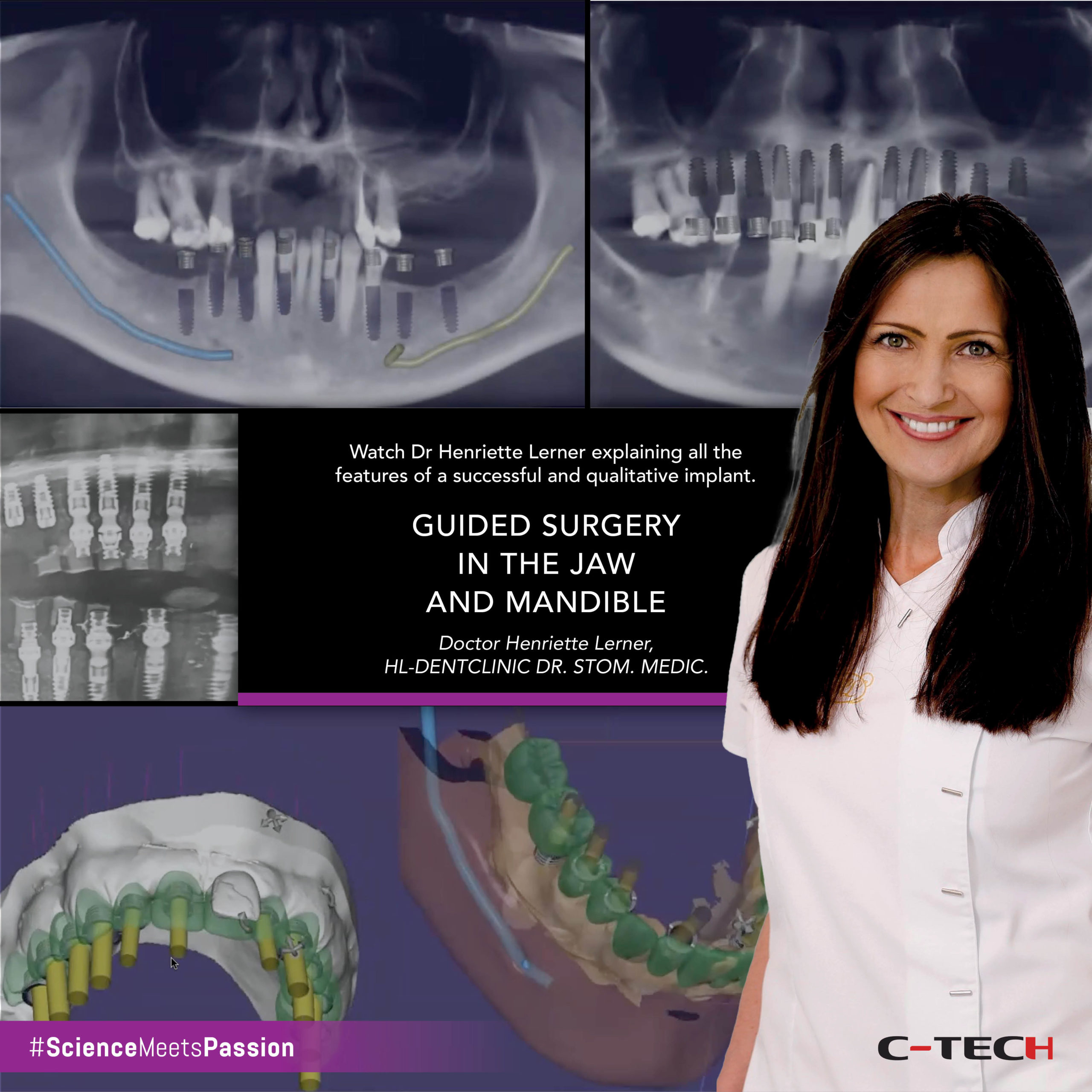
Après le placement des implants, les piliers OMNI ont été insérés et serrés en place avec 25 Ncm. Une restauration provisoire vissée à arc complet a été livrée le même jour (Fig.20-22). Cependant, seuls cinq des sept implants placés ont été chargés car l’implant le plus postérieur de chaque côté n’a pas atteint une stabilité primaire suffisante pour être chargé. La radiographie panoramique post-opératoire a révélé un ajustement correct de la prothèse immédiate aux piliers OMNI (Fig. 23).
Une semaine après la chirurgie, lors du rendez-vous de suivi, nous avons pu observer une bonne guérison des tissus autour de la prothèse provisoire. De plus, les photographies extra-orales une semaine après la chirurgie ont révélé une amélioration de l’esthétique du sourire du patient (Fig.24,25). Plus tard, lors du suivi de deux semaines, la guérison progressait encore bien (Fig. 26).
La deuxième étape chirurgicale des implants qui avaient été laissés submergés a eu lieu 3 mois après le placement des implants. De plus, les piliers OMNI et les capuchons de guérison correspondants ont été placés à ce moment-là (Fig. 27).
À ce stade, le patient a informé qu’il serait hors du pays pour les deux prochains mois, donc au lieu de commencer les étapes cliniques pour obtenir les restaurations finales, il a été décidé de demander au laboratoire de produire une nouvelle restauration provisoire avec quelques modifications dans la forme des dents et, surtout, sur le profil d’émergence, pour commencer déjà à travailler sur la modulation gingivale et préparer tout pour les empreintes finales. La nouvelle restauration provisoire a été livrée et des radiographies périapicales ont été prises pour confirmer son ajustement correct (Fig. 28-32).
Enfin, 5 mois après la chirurgie implantaire et deux mois après la livraison de la nouvelle restauration provisoire, nous avons pu procéder aux empreintes finales. Cependant, après une évaluation clinique et radiographique minutieuse, il a été conclu que, malheureusement, les implants sur 1.6 et 2.6 n’ont pas réussi à s’intégrer (Fig.33).
Il est bien documenté dans la littérature trois différents types d’échec d’implant : immédiat, précoce et tardif. Dans ce cas, nous avons eu un échec précoce, car il s’est produit dans les premiers mois suivant le placement de l’implant et avant le placement de la prothèse finale. Ce type d’échec d’implant est décrit comme une complication uniquement biologique. Dans ce cas spécifique, nous avons pu identifier les facteurs de risque suivants : implants placés dans le maxillaire postérieur, type d’os D4, antécédents de problèmes parodontaux, patient présentant plusieurs conditions systémiques et polymédiqué (Fig.34).
Suite à la situation clinique précédemment décrite, nous avons pu poursuivre avec deux approches très différentes que nous avons expliquées au patient très soigneusement. La première option était de subir une chirurgie d’augmentation osseuse dans chaque quadrant, puis d’attendre au moins six mois pour la guérison. Après cela, une autre chirurgie pour placer les implants et attendre encore trois mois pour la guérison, avant de pouvoir procéder aux empreintes finales. Cela a été considéré comme l’option à haut risque, également avec un coût élevé et signifiant que le patient allait passer au moins 10 à 12 mois de plus en traitement.
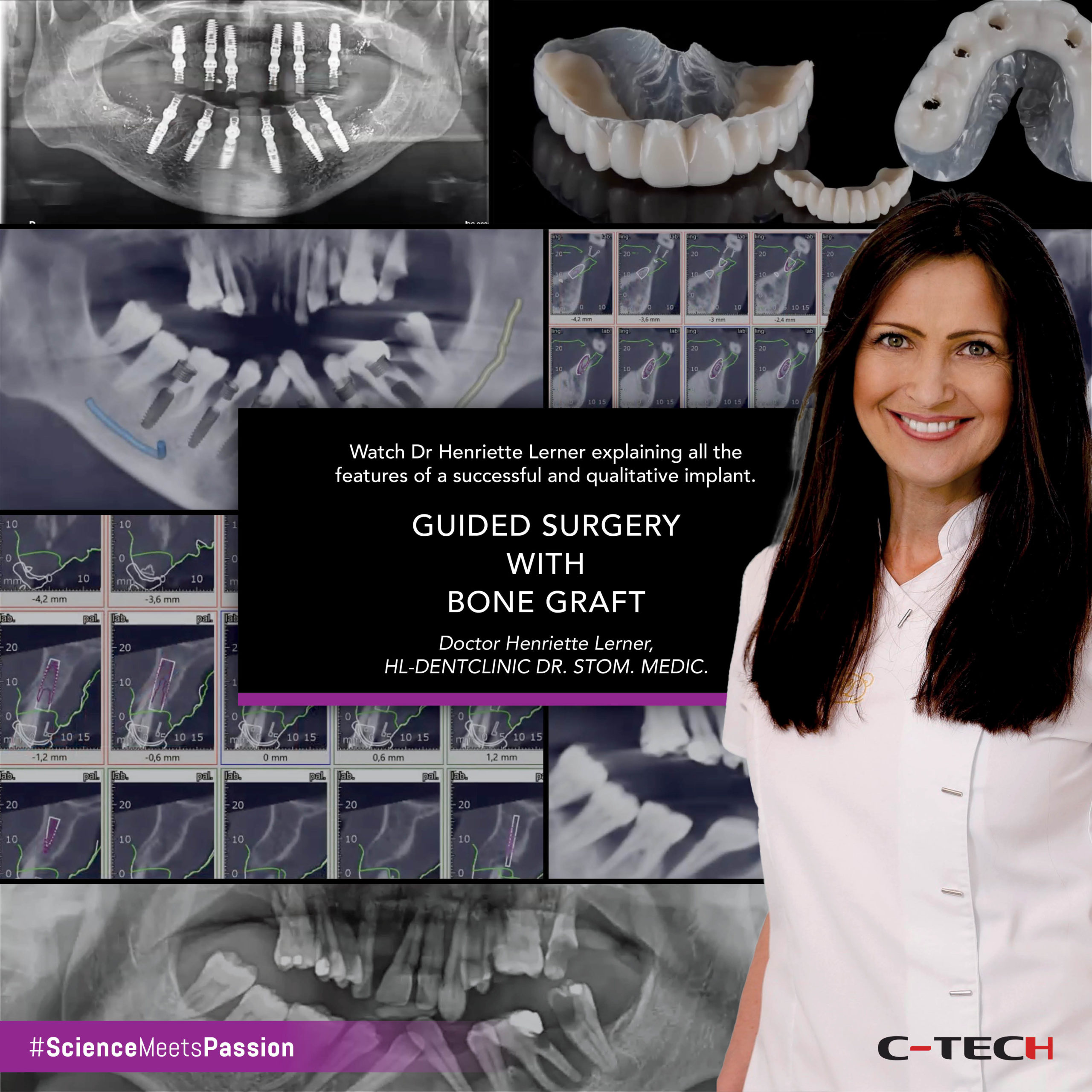
D’autre part, la deuxième option était de rester uniquement avec les cinq implants sains qu’elle avait déjà et de concevoir une prothèse dentaire fixe à courte portée avec dix dents. Celle-ci, étant l’option à faible risque, et signifiant qu’en environ un mois, elle pourrait avoir la prothèse finale. De plus, il est important de mentionner qu’en ce qui concerne la première option, il y avait le risque d’échec de l’augmentation osseuse, en fait, comme dit précédemment, elle avait déjà un antécédent d’augmentation osseuse échouée. Et aussi, le risque d’échec de l’implant, car c’était un patient à haut risque pour les implants. Cela pour dire qu’elle pourrait, néanmoins, finir avec la prothèse dentaire à courte portée (Fig.35). La prothèse dentaire fixe à courte portée est décrite dans la littérature comme une stratégie de traitement qui répond aux exigences d’une dentition fonctionnelle et ne compromet pas la capacité masticatoire. De plus, elle est considérée comme bénéfique pour le patient à haut risque car elle peut éviter le risque de surtraitement tout en fournissant des soins de haute qualité (Fig.36).
La prothèse dentaire fixe à courte portée est décrite dans la littérature comme une stratégie de traitement qui répond aux exigences d’une dentition fonctionnelle et ne compromet pas la capacité masticatoire. De plus, elle est considérée comme bénéfique pour le patient à haut risque car elle peut éviter le risque de surtraitement tout en fournissant des soins de haute qualité (Fig.36).
Suite à toutes les informations fournies au patient, elle a finalement décidé pour la deuxième option. Dans ce cas, un flux de travail entièrement numérique a été suivi. Donc, pour réaliser les empreintes finales, les piliers de scan ont été attachés aux OMNI (Fig.37-39).
De plus, une empreinte numérique de la prothèse provisoire du patient a été obtenue pour copier des références importantes pour la fabrication de la prothèse finale (Fig.40).

La prothèse finale a été produite avec une structure métallique et de la zircone (Fig.41,42).
Dans les images intra-orales finales, nous avons pu observer une bonne intégration de la prothèse avec les tissus mous et avec les dents inférieures, produisant un résultat très naturel. Les radiographies périapicales finales ont confirmé le bon ajustement de la restauration finale sur les piliers OMNI (Fig 43-45).
De plus, dans les photographies extra-orales, nous avons pu apprécier que le nombre réduit de dents ne compromet pas l’esthétique de son sourire (Fig. 46,47).
Bibliographie
Do, T. A., Le, H. S., Shen, Y. W., Huang, H. L., & Fuh, L. J. (2020). Risk Factors related to Late Failure of Dental Implant-A Systematic Review of Recent Studies. International journal of environmental research and public health, 17(11), 3931.
Mohajerani, H., Roozbayani, R., Taherian, S., & Tabrizi, R. (2017). The Risk Factors in Early Failure of Dental Implants: a Retrospective Study. Journal of dentistry (Shiraz, Iran), 18(4), 298–303.
Yari A., Fasih P., Alborzi S., Nikzad H., & Romoozi E. (2024). Risk factors associated with early implant failure: A retrospective review. Journal of Stomatology, Oral and Maxillofacial Surgery, 125(4), 101749.
Armellini, D., & von Fraunhofer, J. A. (2004). The shortened dental arch: a review of the literature. The Journal of prosthetic dentistry, 92(6), 531–535.
Manola, M., Hussain, F., & Millar, B. J. (2017). Is the shortened dental arch still a satisfactory option?. British dental journal, 223(2), 108–112.
Fueki, K., & Baba, K. (2017). Shortened dental arch and prosthetic effect on oral health-related quality of life: a systematic review and meta-analysis. Journal of oral rehabilitation, 44(7), 563–572.
Witter, D. J., van Palenstein Helderman, W. H., Creugers, N. H., & Käyser, A. F. (1999). The shortened dental arch concept and its implications for oral health care. Community dentistry and oral epidemiology, 27(4), 249–258.
Webinaire | SOLUTIONS ESTHÉTIQUES OMNI: des unités simples aux arcades complètes
Catarina G. Rodrigues, DDS, MSc • Manuel D. Marques, DDS
Ce webinaire présente l’abutment OMNI de C-Tech, un composant prothétique polyvalent conçu pour obtenir d’excellents résultats esthétiques dans divers cas dentaires, des unités simples aux arcades complètes. La présentation commence par un cas complexe de bouche entière démontrant l’adaptabilité de l’abutment OMNI pour les couronnes simples, les ponts antérieurs et les ponts postérieurs.